Keine Angst vor den Wechseljahren – Tipps und Therapien von Freundinnen für Freundinnen
Behandlung

Die Hormonersatztherapie (HRT) ist eine Behandlungsoption, die vielen Frauen in den Wechseljahren helfen kann, mit den Herausforderungen dieser Phase umzugehen. Da es sich um ein komplexes Thema handelt, über das du online eine Vielzahl an Informationen finden kannst, möchten wir auf dieser Seite etwas Struktur in die Sache bringen. Wir werden dir hier alle wichtigen Informationen über die HRT zur Verfügung stellen, einschließlich ihrer Geschichte, potenziellen Vorteile, aber auch Risiken und Nebenwirkungen. Wir möchten dir dabei helfen, die bestmögliche Entscheidung für deine individuelle Situation zu treffen und gleichzeitig ein besseres Verständnis für dieses Thema zu erlangen.
Was ist eine Hormonersatztherapie und wofür ist sie gut?
Welche Hormone kommen bei einer HRT zum Einsatz?
Welche Formen der HRT gibt es?
Was sind die Unterschiede zwischen der oralen und transdermalen HRT?
Wie läuft eine HRT ab?
Wann sollte mit einer HRT begonnen werden?
Welche Nebenwirkungen und Risiken birgt eine HRT?
Schlechter Ruf der HRT – was hat die WHI-Studie damit zu tun?
Eine Hormonersatztherapie (hormone replacement therapy, HRT) soll den während der Wechseljahre natürlich auftretenden Hormonmangel – insbesondere Mangel an Östrogen – durch die Aufnahme von Hormonen ausgleichen. Aber nicht jede Frau benötigt nach der Menopause eine HRT: Denn eine HRT verfolgt nicht das Ziel die vorherige Hormonkonzentration im Körper wiederherzustellen, sondern soll die mit dem Hormonmangel verbundenen Beschwerden und Gesundheitsrisiken minimieren und deine Lebensqualität verbessern. Viele typische Wechseljahresbeschwerden können durch eine HRT gelindert:
Wenn du besser schläfst und du insgesamt weniger Beschwerden hast, kann das auch deine allgemeine Leistungsfähigkeit verbessern. Außerdem haben die Hormone positive Effekte auf die Knochengesundheit und das Herz-Kreislauf-System und können vor Osteoporose, Herzinfarkten und Schlaganfällen schützen.
Vielleicht hast du wie viele andere Frauen auch Ängste und Bedenken, ob du mit einer HRT beginnen sollst. Denn die HRT hat historisch bedingt immer noch einen schlechten Ruf, obwohl man inzwischen viel dazugelernt hat. Viele Risiken der HRT von früher gelten nicht mehr für die HRT von heute! Weitere Informationen zu den Nebenwirkungen und Risiken einer HRT erfährst du hier.3
Meist wird eine Kombination aus einem Gestagen (synthetisch hergestelltes Progesteron) und einem Östrogen eingesetzt. Das macht man, da bei alleiniger Gabe eines Östrogens die Gebärmutterschleimhaut zu schnell wachsen würde, was das Risiko für Gebärmutterschleimhautkrebs (Endometriumkarzinom) erhöht. Bei Frauen, denen die Gebärmutter entfernt wurde, wird in der HRT nur das Östrogen verwendet.5
Um zu verstehen, was eine bioidentische HRT ist, sollten wir zunächst den Begriff der bioidentischen Hormone klären. Diese Hormone entsprechen in ihrer Struktur den körpereigenen Hormonen und werden daher „bioidentisch“ oder „naturidentisch“ bezeichnet. Bei dem Begriff geht es also um die Struktur der Hormone. Die Ausgangsstoffe zur Herstellung bioidentischer Hormone sind häufig pflanzlich und werden im Labor zum fertigen bioidentischen Hormon weiterverarbeitet. Bioidentische Hormone sind also etwas anderes als pflanzliche Präparate, werden jedoch häufig aus pflanzlichen Ausgangsstoffen hergestellt.
Einige zugelassene Präparate für die Hormonersatztherapie enthalten bioidentische Hormone – dies sind kontrollierte Produkte, deren Qualität, Wirksamkeit und Sicherheit geprüft ist. Wichtig zu wissen: Es gibt auch individuell hergestellte Rezepturen aus der Apotheke, die bioidentische Hormone enthalten.
Hier werden, anders als bei zugelassenen Arzneimitteln, keine Qualitäts- und Wirksamkeitskontrollen durchgeführt.5
Es gibt zahlreiche Wege für Östrogen und Gestagen, in den weiblichen Körper zu gelangen. Zur lokalen Behandlung von Beschwerden im Intimbereich kann eine örtliche Östrogenbehandlung ohne zusätzliches Gestagen ausreichend sein. Hier kommen z.B. Gels, Cremes oder Vaginalzäpfchen, -tabletten oder -ringe zum Einsatz. Bei allen anderen Beschwerden kann die Einnahme oral (über den Mund) oder transdermal (über die Haut) erfolgen.
Zu den klassischen Formen der oralen Einnahme gehören Tabletten, Dragees oder Kapseln. Für die transdermale Anwendung kommen Pflaster, Gele und Spray in Frage.
Unsere Grafik gibt dir einen schnellen Überblick über alle gängigen Anwendungsformen.
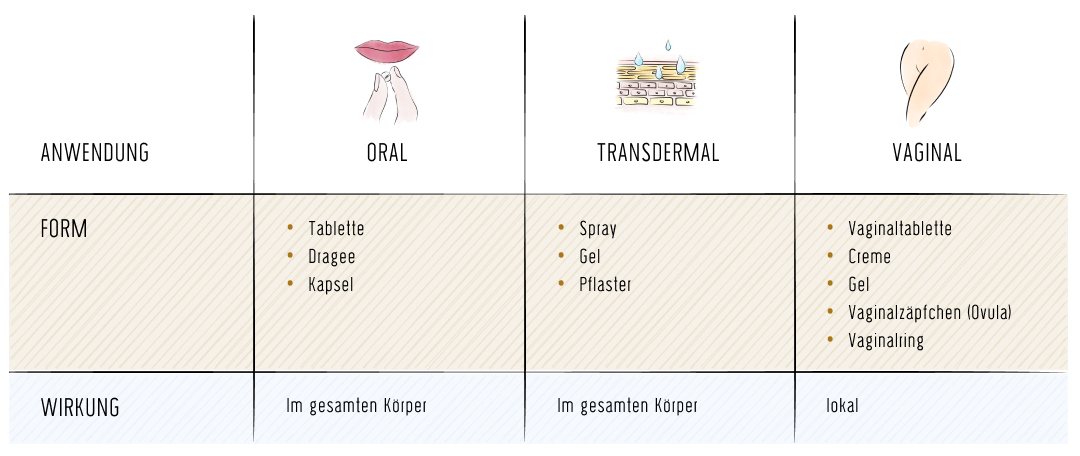
Die orale Einnahme muss in der Regel täglich erfolgen. Sprays oder Gels werden ebenfalls täglich angewendet, können aber individueller dosiert werden. Pflaster müssen in der Regel ein- bis zweimal wöchentlich gewechselt werden. Jede Frau muss zusammen mit ihrer Ärztin / ihrem Arzt entscheiden, welche Anwendungsform am besten zu ihr passt.
Weiterhin unterscheidet sich die Verarbeitung der Hormonpräparate im Körper je nach Anwendungsart. Bei der Hormonabgabe über die Haut werden Stoffwechsel und Leber weniger stark belastet. Das liegt daran, dass der sogenannte First-Pass-Effekt umgangen wird. Was genau das ist, erklären wir dir in der nächsten Infobox. Außerdem ist die transdermale Aufnahme der Tabletteneinnahme vorzuziehen, wenn ein erhöhtes Risiko für Thrombose, Herzinfarkt oder Schlaganfall besteht. Besprich am besten mit deinem Arzt oder deiner Ärztin, welche Anwendung für dich in Frage kommt.5,6
Der First-Pass-Effekt beschreibt die Umwandlung eines Medikaments in der Leber. Wenn ein Medikament oral aufgenommen wird, durchläuft es verschiedene Umwandlungsprozesse im Körper, bevor es seine Wirkung entfalten kann. Bereits der Speichel im Mund und die Magensäure setzen Verdauungsprozesse in Gang. Das entscheidende Stadium ist dann aber die angesprochene Leberpassage, in der ein Medikament weiter verstoffwechselt wird, bevor es in den Blutkreislauf und damit in den gesamten Körper gelangt. Aufgrund des First-Pass-Effekts kann z. B. die tatsächliche Menge des Medikaments im Körper geringer sein als die eingenommene Menge. Dieser Prozess lässt sich unter anderem durch die Aufnahme über die Haut umgehen. Ärztinnen und Ärzte müssen dies bei der Dosierung berücksichtigen, um die gewünschte Wirkung sicherzustellen und Nebenwirkungen zu minimieren.7
Neben den unterschiedlichen Darreichungsformen einer HRT – oral, transdermal oder vaginal – gibt es auch unterschiedliche Abläufe oder sog. Behandlungsschemata. Dabei geht es besonders um zwei Fragen:
1 - Wird Östrogen alleine oder in Kombination mit einem Gestagen eingesetzt?
Generell soll bei allen Frauen neben dem eigentlichen Wirkstoff, dem Östrogen, auch ein Gestagen verabreicht werden, um die Gebärmutter zu schützen. Diese gemeinsame Anwendung beider Hormone nennt man Kombinationstherapie. Eine Ausnahme gilt für Frauen, bei denen die Gebärmutter entfernt wurde. Hier kann auch eine alleinige Therapie mit Östrogen erfolgen.8
2 - In welcher zeitlichen Abfolge werden Östrogen und Gestagen bei der Kombinationstherapie eingesetzt?
Ähnlich wie bei der Anti-Baby-Pille gibt es hier verschiedene Möglichkeiten. Das Gestagen kann entweder:
Welches das passende Behandlungsschemata ist, hängt von deinem Alter, deinem Befund und deinen persönlichen Bedürfnissen ab.

Bei diesem Ansatz wird Östrogen über einen längeren Zeitraum eingenommen, und Gestagen in einem bestimmten Zeitraum hinzugefügt. Dabei soll die Gabe des Gestagens pro Behandlungsmonat mindestens über 10 Tage, besser über 14 Tage, erfolgen. Für dieses Schema der HRT gibt es verschiedene Präparate und Einnahmevarianten:
- Zyklische Kombinationstherapie über 21 Tage: Hier wird Östrogen über 21 Tage aufgenommen, davon 10 Tage zusammen mit einem Gestagen. Im Anschluss erfolgt eine Pause über 7 Tage. Durch die Pause kann es schwierig sein dieses Schema im Alltag einzuhalten.
- Zyklische Kombinationstherapie über 28 Tage: Hier wird Östrogen innerhalb eines Behandlungszyklus von 28 Tagen durchgängig aufgenommen, davon ebenfalls mindestens 10 Tage in Kombination mit einem Gestagen. Hier ist vor dem neuen Behandlungszyklus keine Östrogenpause notwendig, weshalb dieses Schema etwas bequemer ist.
Die zyklischen Kombinationstherapien ahmen den natürlichen Menstruationszyklus nach. Daher ist diese Form der HRT auch besonders gut für Frauen in der Menopause und der frühen Postmenopause geeignet.8
Bei diesem durchgehenden Ansatz wird sowohl Östrogen als auch Gestagen in einer konstanten Dosis ohne Unterbrechung verabreicht. Dieses kontinuierliche Therapieschema erleichtert die korrekte Anwendung und kann beispielsweise für langfristige Behandlungen oder nach einer zyklischen Kombinationstherapie in Betracht gezogen werden. Die kontinuierliche Kombinationstherapie ist vor allem für Frauen gedacht, die in der Postmenopause sind.8
Ausschließlich Frauen, die nach einer Hysterektomie (Entfernung der Gebärmutter) keine Gebärmutter mehr haben, können eine kontinuierliche Östrogentherapie in Anspruch nehmen, bei der nur Östrogen verabreicht wird. Dabei wird ein Östrogenpräparat kontinuierlich, ohne Einnahmepausen, eingenommen. Für diese Form der HRT stehen sowohl orale Präparate als auch transdermale Sprays, Pflaster und Gele zur Verfügung. Falls nur vaginale Beschwerden vorhanden sind können auch Östrogen-haltige Gele, Salben, Zäpfchen oder Tabletten lokal eingesetzt werden.9
Der Einsatz einer HRT sollte in Erwägung gezogen werden, wenn dich Wechseljahresbeschwerden wie Hitzewallungen oder vaginaler Trockenheit stark belasten.9 Eine Ausnahme gilt jedoch für Frauen, bei denen die Menopause vor dem 40. Lebensjahr auftritt. Bei diesen frühzeitigen Wechseljahren sollte generell eine Hormontherapie durchgeführt werden, unabhängig davon, ob Beschwerden auftreten oder nicht.8
Wenn die Menopause im normalen Alter – also rund um das 51. Lebensjahr – eintritt, stehen bei der Entscheidung für oder gegen eine Hormonbehandlung immer dein individueller Leidensdruck und die Schwere deiner Symptome im Vordergrund. Diese Aspekte werden mit deinen persönlichen Risiken abgewogen. Nach der gründlichen Aufklärung durch deine Ärzte über Vor- und Nachteile der Therapie richtet sich diese dann aber letztendlich immer danach, wofür du dich entscheidest.
Der gemeinsame Weg bei der Entscheidung für oder gegen eine HRT sollte also am besten so aussehen:10

Es gibt keine verbindliche Empfehlung über die Dauer einer Hormonbehandlung. Eine HRT sollte nicht routinemäßig nach einer bestimmten Behandlungsdauer abgesetzt werden. Vielmehr sollte der Arzt oder die Ärztin in regelmäßigen Abständen gemeinsam mit der Frau prüfen, ob eine HRT noch benötigt wird. Ein langsames Ausschleichen kann in Erwägung gezogen werden, um die HRT zu beenden. Wenn Beschwerden erneut auftreten, kann die HRT weiter fortgeführt werden.10
Wie die meisten medikamentösen Therapien kann auch die HRT Nebenwirkungen haben. Außerdem können langfristige gesundheitliche Risiken hinzukommen. Dabei kann die HRT das Risiko für bestimmte Erkrankungen erhöhen, aber auch schützende Effekte, z.B. auf die Knochengesundheit oder den Darm, haben. Wie groß die Auswirkungen auf dich sind, hängt von deiner persönlichen Geschichte ab und muss immer individuell bewertet werden. Wir haben die wichtigsten Wirkungen / Nutzen und Risiken für dich zusammengefasst.

Bei 30 bis 40 Prozent der Frauen können unter einer Hormonbehandlung Blutungsstörungen auftreten. Diese können sich als Zwischen- oder Dauerblutung zeigen. Solltest du davon betroffen sein, können eine geringere Dosierung, ein geändertes Einnahmeschema oder der Wechsel zu einem anderen Präparat eine Besserung bewirken. Weitere Nebenwirkungen können Gewichtszunahme durch Wassereinlagerungen, ein unangenehmes Spannen der Brust oder in manchen Fällen depressive Verstimmungen und Lustlosigkeit sein.5
Wenn du über eine HRT nachdenkst, solltest du wissen, dass das Risiko an bestimmten Krebsarten zu erkranken, sich verändern kann. Dabei muss der Nutzen der HRT den Risiken überwiegen.
• Das Brustkrebsrisiko wird durch den Hormonersatz gar nicht oder nur gering erhöht. Wie hoch das Risiko tatsächlich ist, hängt davon ab, welche Hormone eingesetzt werden und wie lange du die HRT machst. Das Risiko für Brustkrebs verringert sich wieder, nachdem die Therapie beendet ist.
• Bei Frauen, die noch eine Gebärmutter haben, ist das Risiko für Gebärmutterschleimhautkrebs nicht erhöht oder sinkt sogar, wenn eine kontinuierliche Kombinationstherapie aus Östrogenen und Gestagenen eingesetzt wird und die Therapie nicht länger als 5 Jahre andauert. Das Gestagen ist wichtig, da dieses vor der einem übermäßigen Wachstum der Gebärmutterschleimhaut schützt.
• Eine HRT kann das Risiko für Eierstockkrebs erhöhen. Das kann bereits nach weniger als 5 Jahren Therapie der Fall sein, nach Ende der HRT verringert sich das Risiko dann aber wieder.
• Das Risiko für Dickdarmkrebs sinkt unter HRT. Das bedeutet aber nicht, dass man eine HRT zur Vorbeugung von Dickdarmkrebs verschrieben bekommt.
8
Die HRT kann das Risiko, eine Thrombose zu entwickeln, erhöhen. Wird die HRT z.B. mit Creme, Gel oder Spray über die Haut aufgenommen, ist das Risiko für eine Thrombose geringer als bei einer HRT in Tablettenform.8
Du solltest wissen, dass die Einnahme der HRT in Tablettenform das Risiko für Schlaganfälle möglicherweise ansteigen lassen kann. Anders sieht es bei der Anwendung über die Haut aus - hier steigt das Risiko nicht an.8
Gut zu wissen: Eine HRT erhöht das Risiko von Herz-Kreislauf-Erkrankungen gar nicht oder nur geringfügig.8
Du solltest wissen, dass die HRT nicht alleine als Grund für ein erhöhtes Erkrankungsrisiko angesehen werden darf. Sei dir darüber bewusst, dass auch dein ganz persönlicher und individueller Lebensstil das Risiko für bestimmte Erkrankungen steigern kann. Das können Alkoholkonsum, Rauchen, mangelnde Bewegung sein.11,12 Aber auch Dinge, die du nicht beeinflussen kannst, wie genetische Faktoren und steigendes Alter, können zu einer Risikoerhöhung beitragen.13,14 Achte generell auf eine gesunde und aktive Lebensweise, um dich auch langfristig gut zu fühlen.
Kaum ein anderes medizinisches Thema hat in den vergangenen zwei Jahrzehnten so starke Aufmerksamkeit auf sich gezogen wie die Hormonersatztherapie während der Wechseljahre. Es wurde kontrovers über Vor- und Nachteile diskutiert und Nutzen und Risiken der Therapie wurden immer wieder unterschiedlich bewertet. Während die HRT in den 1970er bis 1990er noch großzügig an Frauen verschrieben wurde, war die Veröffentlichung der Ergebnisse der sogenannten WHI (Women's Health Initiative)-Studie im Jahr 2002 ein Schock und man wendete sich von der HRT ab. Was war passiert?
Was ist die WHI-Studie?
Die WHI-Studie ist die größte kontrollierte Studie zum Thema Hormontherapie, die jemals durchgeführt wurde. Dabei wurde der Einfluss der HRT bei rund 16.000 Frauen durchgeführt. Aufgrund der großen Anzahl an Studienteilnehmerinnen und der späteren Ergebnisse hatte die Studie einen hohen Stellenwert und erlangte großes Aufsehen.15
Warum wurde die Studie abgebrochen?
Die Studie wurde vorzeitig abgebrochen, da es vermehrt zu Fällen von Thrombosen, Herzinfarkten und Brustkrebs unter der HRT kam.15
Welche Fehler wurden gemacht?
Alter: Es nahmen ausschließlich postmenopausale Frauen an der Studie teil – also jene, die ihre Menopause schon hinter sich hatten. Mit einem Altersdurchschnitt von 63 Jahren waren sie zu Beginn der Studie bereits circa 10 Jahren raus aus der Menopause und damit deutlich älter als Frauen, die an Wechseljahresbeschwerden leiden. Die älteste Studienteilnehmerin war sogar 79 Jahre alt.15
Vorerkrankungen: Rund 10 Prozent der Frauen hatten bereits zu Beginn der Studie Vorerkrankungen des Herz-Kreislauf-Systems und rund 50 Prozent wiesen ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen aufgrund von Übergewicht, Bluthochdruck, Fettstoffwechselstörungen oder Nikotinkonsum auf.15
Bewertung der Ergebnisse: Die Studienergebnisse wurden zu Unrecht oft auf jüngere Frauen mit Wechseljahresbeschwerden wie Hitzewallungen übertragen, obwohl nur deutlich ältere und postmenopausale Frauen ohne Hitzewallungen untersucht wurden. Außerdem wurden die Altersunterschiede der Frauen bei der Auswertung zuerst nicht berücksichtigt. In späteren Analysen, die die WHI-Ergebnisse dann nach Altersgruppen aufteilte, konnte man sehen, dass jüngere Frauen zwischen 50 und 59 Jahren von einer HRT profitieren. Sie erlitten weniger Knochenbrüche, erkrankten seltener an Dickdarmkrebs oder Diabetes und verstarben auch seltener.16
Bei der Kommunikation und Bewertung der Ergebnisse der WHI-Studie ist also einiges schiefgelaufen und außer Acht gelassen worden. Das hohe Alter, die Risiken und Vorerkrankungen der Frauen machten die Komplikationen, die zum Abbruch der Studie führten, bereits deutlich wahrscheinlicher. Hatte eine der Frauen vor der Studie also z.B. schonmal einen Herzinfarkt oder war sie Raucherin, war das Risiko für einen Herzinfarkt unabhängig von der HRT bereits erhöht.
Was sind die heutigen Erkenntnisse aus der Studie?
Im Laufe der Jahre gab es weitere Nachuntersuchungen. Heute weiß man die Ergebnisse der WHI-Studie besser einzuschätzen und hat seine Lehren aus ihr gezogen. Ein individuelles Vorgehen, welches die Krankheitsgeschichte sowie die persönlichen Wünsche und die Lebensrealität der Patientinnen berücksichtigt, ist entscheidend. Einig ist man sich darüber, dass die HRT so kurz wie nötig und so gering dosiert wie möglich genutzt werden sollte, um Beschwerden bestmöglich zu lindern und dabei die Risiken gering zu halten. Eine ausführliche Beratung zu Nutzen und Risiko der HRT kann dir dein Arzt oder deine Ärztin geben.
1 Li J et al. Trends in research related to menopausal hormone therapy from 2000 to 2021: A bibliometric analysis. Front Med (Lausanne) 2022; 9: 952487.
2 Stute P et al. Care reality of menopausal women in Germany: healthcare research using quantitative (SHI claims data) and qualitative (survey) data collection. Arch Gynecol Obstet. 2022; 306(2): 513-521.
3 Frauenärzte im Netz. Hormonersatztherapie. Verfügbar unter: https://www.frauenaerzte-im-netz.de/koerper-sexualitaet/wechseljahre-klimakterium/hormonersatztherapie-hrt/ (Letzter Zugriff: Oktober 2023).
4 Patienteninformation für Frauen in den Wechseljahren. Ratgeberreihe Teil 2: Hormontherapie - Symptome effektiv behandeln! Gedeon Richter Pharma GmbH 2018.
5 ProFamilia. Wechseljahre. Verfügbar unter: https://www.profamilia.de/fileadmin/publikationen/Reihe_Aelterwerden/wechseljahre.pdf (Letzter Zugriff: Oktober 2023).
6 Bublak, R. Klimakterium: kein erhöhtes Thromboserisiko bei transdermaler HRT. gynäkologie + geburtshilfe 24, 13 (2019).
7 DocCheck. First-Pass-Effekt. Verfügbar unter: https://flexikon.doccheck.com/de/First-Pass-Effekt (Letzter Zugriff: Oktober 2023).
8 S3-Leitlinie Peri- und Postmenopause - Diagnostik und Interventionen, Version 2.3, Stand 01.01.2020. Verfügbar unter: https://register.awmf.org/de/leitlinien/detail/015-062 (Letzter Zugriff: Oktober 2023).
9 IMD Berlin. Hormonersatztherapie in der Peri- und Postmenopause. Verfügbar unter: https://www.imd-berlin.de/fachinformationen/diagnostikinformationen/hormonersatztherapie-in-der-peri-und-postmenopause (Letzter Zugriff: Oktober 2023).
10 Frauenärzte im Netz. Hormonersatztherapie. Verfügbar unter: https://www.frauenaerzte-im-netz.de/koerper-sexualitaet/wechseljahre-klimakterium/hormonersatztherapie-hrt/ (Letzter Zugriff: Oktober 2023).
11 Stein CJ, Colditz GA. Modifiable risk factors for cancer. Br J Cancer 2004; 90(2): 299-303.
12 Hajar R. Risk Factors for Coronary Artery Disease: Historical Perspectives. Heart Views 2017; 18(3): 109-114.
13 Cancer Society of Finland. Risk factors of cancer. Verfügbar unter: https://www.cancersociety.fi/publications/reports/cancer-in-finland-2016/risk-factors-of-cancer/ (Letzter Zugriff: Oktober 2023).<o:p></o:p>
14 Ada. Cardiovascular Disease Risk Factors. Verfügbar unter: https://ada.com/cardiovascular-disease-risk-factors/ (Letzter Zugriff: Oktober 2023).
15 Hamburger Ärzteblatt. Hormonersatztherapie - doch wieder unbedenklich? Verfügbar unter: https://www.aerztekammer-hamburg.org/files/aerztekammer_hamburg/ueber_uns/hamburger_aerzteblatt/archiv/haeb2018/0318_HAEB_WEB.pdf (Letzter Zugriff: Oktober 2023).
16 Ärztezeitung. Hormontherapie – Was die WHI-Studie angerichtet hat. Verfügbar unter: https://www.aerztezeitung.de/Medizin/Hormonersatztherapie-Was-die-WHI-Studie-angerichtet-hat-308190.html (Letzter Zugriff: Oktober 2023).